За останні десятиріччя розвиток людства зробив неабиякий стрибок уперед. І однією із царин, що зазнали найбільших змін та прогресу, стала медицина. Мільйони людей по всьому світу відчули на собі, наскільки легшим та комфортнішим став процес проведення багатьох процедур, які до того викликали значний дискомфорт і, як наслідок, породжували фобії. Однією з найпоширеніших із них є дентофобія – панічний страх стоматологів. Через цю неконтрольовану тривогу велика кількість людей не зверталися вчасно по допомогу та навіть могли ігнорувати біль, аби тільки не йти на прийом до дантиста.
Сьогодні це не проблема, адже вчені винайшли рішення, яке дозволяє безпечно й безболісно проводити такі процедури, як, наприклад, видалення зубів мудрості або ендоскопія. І назва цього рішення – медикаментозний сон.

Що таке медикаментозний сон?
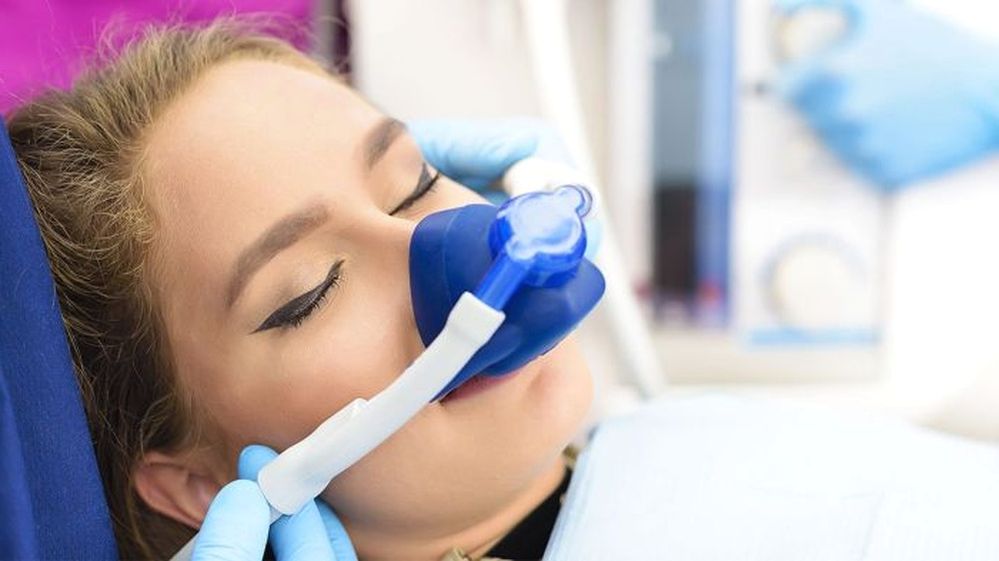
Медикаментозний сон або седація – це контрольований стан організму, в якому людина не відчуває болю та тривоги. Це відбувається за рахунок того, що збудження та подразливість знижуються, рефлекси пригнічуються, а чутливість нівелюється. Пацієнт перебуває ніби в напівсні, нічого не чує та не відчуває, свідомість приглушується – і він поринає в стан глибокої дрімоти. Ввести людину в медикаментозний сон може лікар-анестезіолог за допомогою спеціальних седативних препаратів.
Розрізняють три методи введення пацієнта в медикаментозний сон:
- Інгаляційний (людині надівають маску, в якій вона вдихає газ – оксид азоту).
- Ін’єкційний (препарат вводиться внутрішньом‘язово або внутрішньовенно).
- Оральний.
Найпоширенішим способом проведення седації є саме інгаляційний, адже він підходить як дорослим, так і дітям, навіть зовсім маленьким. В процесі використовують суміш кисню O2 з оксидом азоту N2O. Даний метод є достатньо безпечним, адже за 15 хвилин N2O повністю виводиться з організму. На відміну від наркозу, під час медикаментозного сну пацієнт перебуває в контрольованому стані, може реагувати на вказівки лікаря та не втрачає здатності самостійно дихати. Для порівняння: загальне знеболення (медикаментозний наркоз) потребує тривалої підготовки та ретельного нагляду за пацієнтом після його проведення, в той час як седація не вимагає особливої реабілітації, а її можливі побічні ефекти зникають протягом кількох годин.
Показання та протипоказання медиком медикаментозного сну
Показання
- Болісні, довготривалі, тотальні та травматичні медичні процедури.
- Алергія на місцеві анестетики.
- Неефективність місцевої анестезії.
- Панічна тривожність або фобії.
- Захворювання, приступ яких може бути спричинений стресом: стенокардія, астма, епілепсія.
- Маленькі діти.
- Душевно хворі або розумово відсталі люди.
Протипоказання
- Вагітність.
- Черепно-мозкові травми.
- Тяжкі форми соматичних захворювань (хвороби дихальної системи, нервової, порушення системи травлення чи кровообігу).
- Малюки до 3 років.
- Запальні процеси верхніх дихальних шляхів, сечостатевої системи, печінки.
- Стан алкогольного або наркотичного сп‘яніння, залежність від психотропних препаратів.
- Нещодавно перенесені інфекційні захворювання.
Ризики медикаментозного сну і його можливі наслідки
Можливими допустимими наслідками медикаментозного сну є збереження сонливості, млявості та легкої дискоординації рухів протягом дня. Сам процес пробудження протікає непомітно, без жодних неприємних відчуттів. І хоч седація вважається достатньо безпечною процедурою, перед її проведенням людина має вжити заходів та детально проконсультуватися з лікарем-анестезіологом, аби максимально убезпечити себе від усіх потенційних ризиків. Спеціаліст має провести обстеження та перевірити пацієнта на предмет наявності алергічних реакцій, вад серця, дізнатись історію пережитих інсультів або транзиторних ішемічних нападів, завданих травм голови, шиї чи спинного мозку, а також отримати перелік ліків, які на даний момент приймає людина.
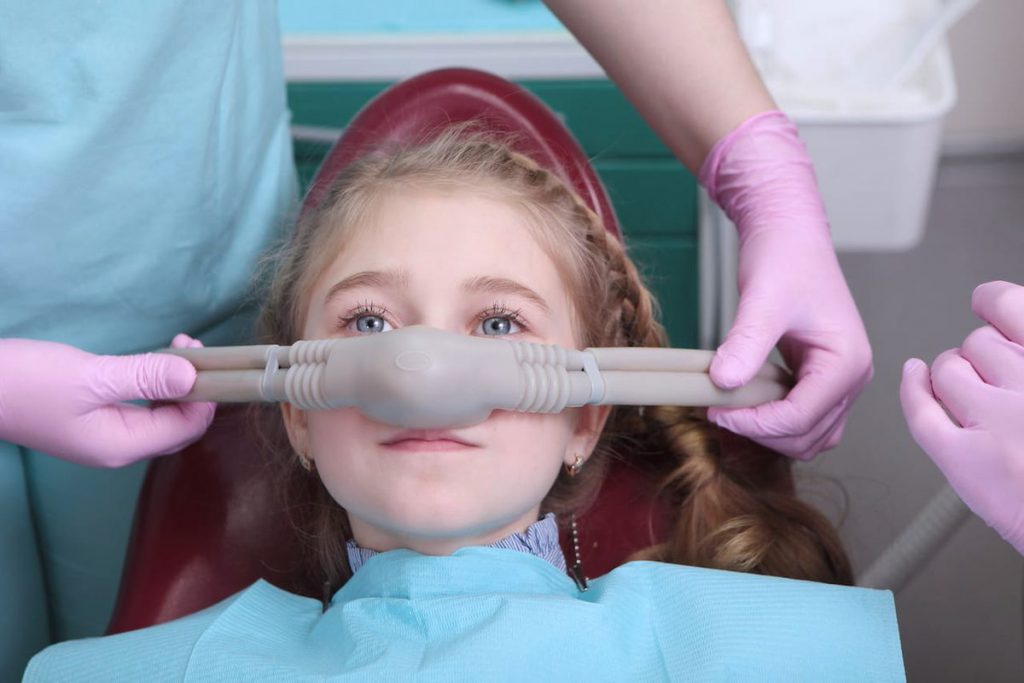
В процесі проведення медикаментозного сну пацієнт має весь час перебувати під наглядом спеціаліста, аби в разі ускладнень одразу отримати кваліфіковану допомогу. В окремих випадках введення в седацію може спричинити обструкцію дихальних шляхів, апное (тимчасове припинення дихальних рухів), артеріальну гіпотензію (різке значне зниження артеріального тиску). Аби такого не сталось, надайте лікарю всю потрібну інформацію в повному обсязі та в жодному разі не ігноруйте його настанови й рекомендації.
Медикаментозний сон для дітей
Батьків турбує питання, які можуть бути переваги й недоліки медикаментозного сну для дітей, з якого віку можна починати проводити подібні маніпуляції та чи не нашкодять вони малюку. Навколо седації точиться велика кількість міфів та неоднозначних думок. Правда полягає в тому, що найоптимальнішим віком для введення дитини в стан медикаментозного сну є 5-6 років, проте починати можна і з 3-4. Якщо для даної процедури є належні показання, вона стане чудовим варіантом та значно спростить перебіг ряду медичних втручань. Дитина не переживатиме стресу, не відчуватиме болю, в неї не виникне психологічної травми чи фобії стосовно лікування. За пацієнтом весь час пильнуватиме професійний анестезіолог, який повністю контролюватиме процес.
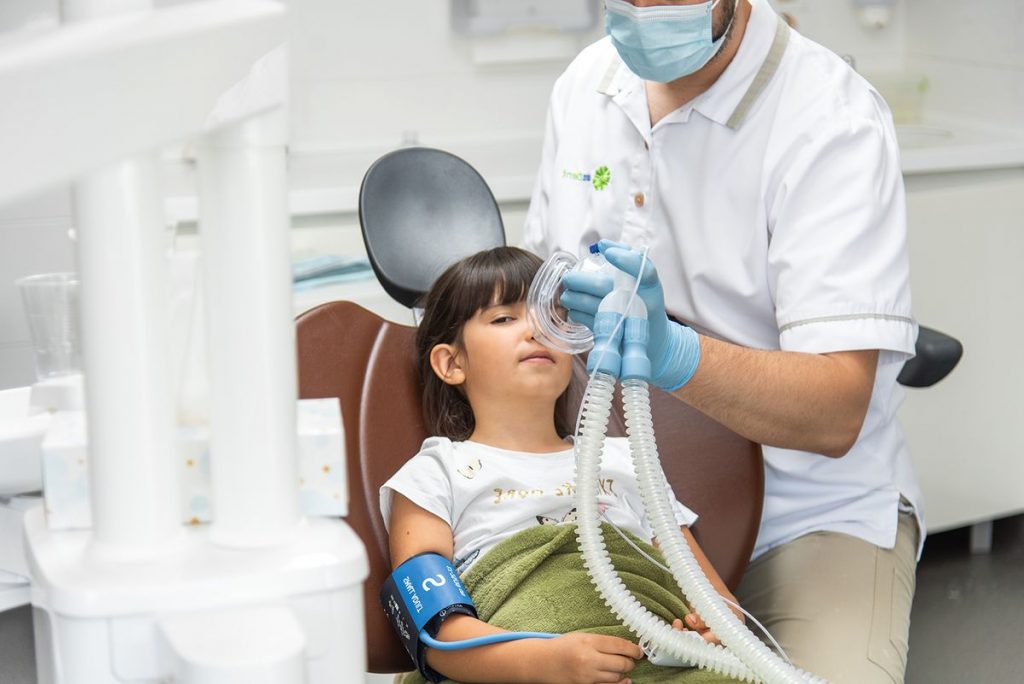
Як підготуватися до процедури?
Хоч седація й не вимагає таких серйозних заходів, як наркоз, про деякі важливі аспекти підготовки все ж пам‘ятати варт.
- Перед проведенням медикаментозного сну лікар має провести комплексне обстеження (аналіз крові, ехокардіограма, висновок терапевта чи педіатра).
- Спеціаліст має надати пацієнту всю важливу інформацію, провести інструктаж.
- Седація проводиться натщесерце, тож за 4-6 годин до процедури бажано не пити, за 6-8 годин – не приймати їжу.
- З обмежень, яких треба дотриматись після медикаментозного сну, – утримання від активних фізичних навантажень на 5-7 днів, від вживання алкоголю на 7-10 днів, керуванням автівкою на 2 дні.